جراحی دیسک کمر زمانی که راهی برای رهایی از درد وجود ندارد، نجات دهنده شما خواهد شد.دیسک کمر از شایعترین علل درد در ناحیهی پایین کمر و پاهاست. بیشتر افراد با روشهای غیرجراحی مانند فیزیوتراپی، دارو و اصلاح سبک زندگی بهبود مییابند. اما در برخی موارد، آسیب دیسک بهحدی است که روی عصب فشار وارد میکند و تنها راه درمان، جراحی دیسک کمر است اما چه زمانی جراحی ضروری است و چگونه انجام میشود؟ برای پاسخ به این سوالات تا انتهای مقاله با ما همراه باشید.
اهمیت انجام جراحی دیسک کمر
انجام جراحی دیسک کمر در زمان مناسب، میتواند تفاوت میان بهبودی کامل و آسیب دائمی عصب باشد. در بسیاری از بیماران، درمانهای غیرجراحی مانند دارو، فیزیوتراپی و تزریق اپیدورال مؤثر واقع میشوند؛ اما اگر دیسک پارهشده به ریشههای عصبی فشار مداوم وارد کند، تاخیر در جراحی ممکن است باعث آسیب برگشت ناپذیر عصب و ضعف دائمی عضلات پا شود.
هدف از جراحی، تنها رفع درد نیست؛ بلکه بازگرداندن عملکرد طبیعی عصب و پیشگیری از فلج یا بیاختیاری است. در واقع، وقتی عصب در اثر فشار طولانیمدت دچار التهاب یا لهشدگی شود، حتی پس از برداشتن فشار نیز ممکن است به طور کامل ترمیم نشود. به همین دلیل است که جراحی به موقع بهترین راه درمان دیسک کمر است.
چه زمانی جراحی دیسک کمر لازم است؟
مواردی که جراحی ضرورت دارد به شرح زیر است:
۱. درد شدید و مقاوم به درمان
اگر بیمار دچار درد سیاتیکی شود که با مصرف داروهای ضدالتهاب، فیزیوتراپی یا تزریق اپیدورال بهبود نیابد، احتمالا فشار دیسک روی عصب به حدی است که نیاز به مداخله جراحی دارد. این نوع درد معمولا در هنگام نشستن، عطسه یا سرفه تشدید میشود و میتواند خواب، تمرکز و توانایی انجام فعالیتهای روزمره را مختل کند. ادامهی درد در این سطح نه تنها کیفیت زندگی بیمار را کاهش میدهد، بلکه ممکن است منجر به آسیب مزمن عصبی شود. جراحی در این مرحله باعث آزادسازی عصب فشرده و بازگشت سریع عملکرد طبیعی بدن میشود.
۲. ضعف پیشرونده در پا
وقتی عصب تحت فشار شدید قرار گیرد، سیگنالهای عصبی به عضلات به درستی منتقل نمیشوند. در نتیجه، بیمار ممکن است متوجه کاهش قدرت پاها شود، برای مثال:
- افتادگی مچ پا هنگام راه رفتن
- ناتوانی در ایستادن روی پنجه یا پاشنه
- احساس سنگینی یا لرزش پا
این علائم نشانهی درگیری شدید عصب حرکتی هستند و باید فورا مورد بررسی قرار گیرند. اگر جراحی به موقع انجام نشود، ممکن است این ضعف دائمی شود، چون عصب در اثر فشار طولانی دچار آسیب غیرقابل بازگشت خواهد شد.
۳. اختلال در کنترل ادرار یا مدفوع
یکی از خطرناکترین علائم دیسک کمر، از دست دادن کنترل ادرار و مدفوع است. این وضعیت به دلیل فشار شدید بر رشتههای عصبی انتهایی نخاع رخ میدهد. علائم این سندروم شامل بیحسی در ناحیه تناسلی یا اطراف مقعد، احتباس ادرار (ناتوانی در تخلیه)، یا بیاختیاری ناگهانی است. در این حالت، جراحی باید بهصورت اورژانسی و بدون تاخیر انجام شود، زیرا تاخیر در درمان میتواند منجر به فلج دائمی یا بیاختیاری ماندگار شود.
4. درد مزمن و ناتوانی عملکردی
برخی بیماران، حتی بدون علائم اورژانسی، بهدلیل درد مداوم و کاهش کیفیت زندگی به مرحلهای میرسند که دیگر قادر به انجام فعالیتهای روزمره نیستند. اگر پس از چند ماه درمان محافظه کارانه بهبود حاصل نشود، جراحی میتواند بهترین گزینه باشد. در این شرایط، هدف از جراحی صرفاً کاهش درد نیست، بلکه بازگرداندن توانایی حرکت، کار و فعالیت طبیعی زندگی است. بیماران معمولا پس از عمل، بهسرعت کاهش درد و بهبود قابل توجه عملکرد را تجربه میکنند.
📄جدیدترین روشهای جراحی انحرافات ستون فقرات را بشناسید‼️
روشهای جراحی دیسک کمر
انتخاب روش مناسب به عوامل مختلفی بستگی دارد؛ از جمله محل و اندازه فتق دیسک، تعداد مهرههای درگیر، شدت فشار روی عصب، سن بیمار و وضعیت عمومی بدن. پزشک بر اساس این فاکتورها، نوع جراحی را انتخاب میکند تا با کمترین میزان آسیب بافتی، بهترین نتیجه درمانی حاصل شود. به طور کلی، روشهای جراحی دیسک کمر شامل تکنیکهای متنوعی هستند.
هر یک از این روشها مزایا، محدودیتها و دوره نقاهت متفاوتی دارند؛ اما هدف مشترک همهی آنها آزادسازی عصب فشرده، کاهش درد، و بازگرداندن تحرک و کیفیت زندگی بیمار است. در سالهای اخیر با پیشرفت فناوریهای پزشکی، جراحیهای ستون فقرات بهسمت روشهای کمتهاجمیتر، با برش کوچکتر و بهبودی سریعتر حرکت کردهاند. این تحول باعث شده بیماران درد کمتر، بستری کوتاهتر و بازگشت سریعتری به فعالیتهای روزمره داشته باشند.
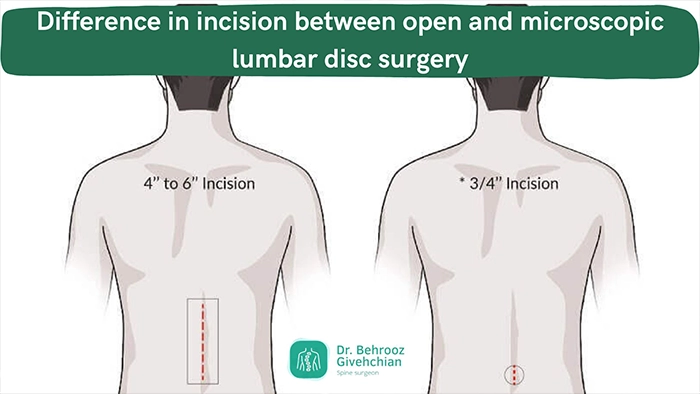
میکرودیسککتومی
میکرودیسککتومی یکی از پرکاربردترین و موفقترین روشهای جراحی دیسک کمر است و به عنوان استاندارد طلایی درمان فتق دیسک شناخته میشود. در این روش، جراح از طریق برشی کوچک به طول حدود ۲ تا ۳ سانتی متر به محل آسیب دیده دسترسی پیدا میکند. سپس با استفاده از میکروسکوپ جراحی یا لوپهای بزرگنما، بخش بیرون زدهی دیسک که بر عصب فشار آورده را با دقت بالا خارج میکند. از آنجا که در میکرودیسککتومی تنها قسمت آسیب دیدهی دیسک برداشته میشود و ساختار اصلی آن دست نخورده باقی میماند، میزان آسیب بافتی حداقل است و بیمار خیلی سریعتر از روشهای سنتی بهبود مییابد.
مزایای میکرودیسککتومی
- برش کوچک و حفظ ساختار طبیعی عضلات و استخوانها
- برداشتن فشار از روی عصب و کاهش سریع درد سیاتیکی
- ترخیص معمولا طی ۲۴ تا ۴۸ ساعت پس از جراحی
- دوره نقاهت کوتاه و بازگشت سریع به فعالیتهای روزمره
آندوسکوپی دیسککتومی
اندوسکوپیک دیسککتومی یکی از روشهای مدرن و کمتهاجمی جراحی دیسک کمر است که با استفاده از اندوسکوپ (دوربین بسیار ظریف) انجام میشود. در این روش، جراح از طریق برشی بسیار کوچک، معمولا کمتر از یک سانتی متر، به دیسک آسیب دیده دسترسی پیدا میکند و با کمک دوربین و ابزارهای مخصوص، بخش بیرونزدهی دیسک را با دقت بالا خارج مینماید.
به دلیل برش کوچک و حداقل آسیب به عضلات و بافتهای اطراف، این جراحی با درد بسیار کمتر، دوره نقاهت کوتاهتر و نتیجهی زیبایی بهتر همراه است. بسیاری از بیماران در همان روز عمل مرخص میشوند و میتوانند طی چند روز به فعالیتهای سبک روزمره بازگردند.
مزایای اندوسکوپیک دیسککتومی
- برش کوچک و زیبایی ظاهری بیشتر و کاهش احتمال عفونت زخم
- به دلیل حداقل دستکاری در عضلات و استخوانها، احساس درد کمتر بعد از جراحی
- بهبودی سریع و بازگشت زودهنگام به فعالیتها
محدودیتهای آندوسکوپی دیسککتومی
با وجود مزایای متعدد، این روش برای همه بیماران مناسب نیست. در مواردی مانند فتقهای بزرگ مرکزی، چسبندگیهای قدیمی، یا تنگی چندسطحی کانال نخاعی، دید اندوسکوپ محدود میشود و ممکن است روشهای میکرودیسککتومی یا جراحی باز گزینههای موثرتری باشند.
تمام جراحی های دیسک کمر باید به صورت ماهرانه انجام شود و یک اشتباه احتمال نیاز بیمار به جراحی مجدد ستون فقرات را بالا خواهد برد. برای دریافت نوبت و مشاوره تخصصی با شماره زیر تماس بگیرید❕
☎️۰۹۰۲۴۰۹۴۹۰۰📞
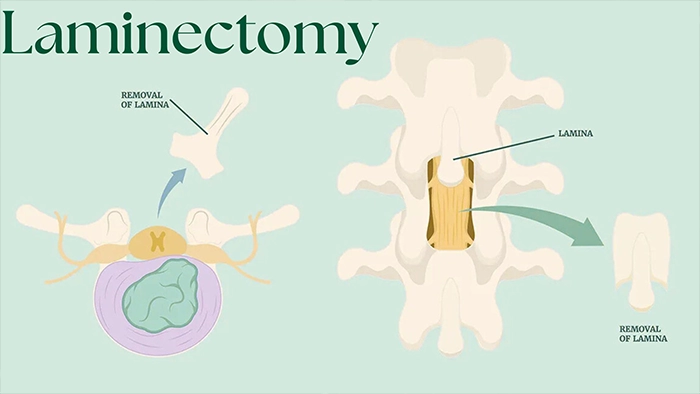
لامینکتومی
لامینکتومی یکی از روشهای جراحی ستون فقرات است که در مواردی به کار میرود که علاوه بر فتق دیسک، بیمار دچار تنگی کانال نخاعی یا درگیری چند مهرهای باشد. در این روش، جراح بخشی از استخوان پشت مهره به نام لامینا را برمیدارد تا فضای بیشتری برای نخاع و ریشههای عصبی ایجاد شود.
برداشتن این بخش از استخوان، فشار وارد بر عصبها را کاهش داده و علائمی مانند درد، گزگز، بیحسی و ضعف پاها را تسکین میدهد. لامینکتومی معمولاً در افراد مسن یا بیمارانی با تنگی چندسطحی ستون فقرات انجام میشود، جایی که درمانهای غیرجراحی دیگر قادر به کاهش فشار عصبی نیستند.
مزایای لامینکتومی
- کاهش فشار مؤثر بر نخاع و عصبها در موارد تنگی شدید
- بهبود درد، بیحسی و احساس سنگینی پاها
- افزایش دامنه حرکتی و توانایی راه رفتن
- امکان انجام همزمان با فیوژن مهرهای در صورت وجود بیثباتی ستون فقرات
فیوژن مهرهای
فیوژن مهرهای یا جوش دادن مهرهها یکی از روشهای جراحی پیشرفته ستون فقرات است که زمانی انجام میشود که بین دو یا چند مهره، بیثباتی یا حرکات غیر طبیعی وجود داشته باشد. این وضعیت معمولا در اثر تخریب شدید دیسک، لغزش مهرهها، آسیبهای شدید یا جراحیهای قبلی ایجاد میشود.
در این روش، جراح ابتدا دیسک آسیبدیده را برمیدارد، سپس مهرههای مجاور را با استفاده از پیچ، میله و صفحات فلزی مخصوص در وضعیت صحیح ثابت میکند. برای پر کردن فضای خالی بین مهرهها، از پیوند استخوان یا قفسه بینمهرهای استفاده میشود تا به مرور زمان مهرهها با یکدیگر جوش بخورند و یک ساختار محکم و پایدار ایجاد کنند.
مزایای فیوژن مهرهای
- ایجاد پایداری در ستون فقرات با حذف حرکات دردناک و غیرطبیعی بین مهرهها
- کاهش درد مزمن کمر با ثابت شدن مهرهها و کاهش فشار از روی اعصاب
- بهبود عملکرد حرکتی تنها چند روز بعد از عمل
- قابل ترکیب با سایر روشها برای مثال در برخی موارد همراه با لامینکتومی برای درمان تنگی کانال نخاعی
جایگزینی دیسک مصنوعی
جایگزینی دیسک مصنوعی یا کاشت دیسک مصنوعی یکی از پیشرفتهترین روشهای جراحی ستون فقرات است که با هدف حفظ حرکت طبیعی بین مهرهها انجام میشود. در این روش، به جای آنکه مهرهها به صورت دائمی با هم جوش داده شوند (مثل روش فیوژن)، دیسک آسیب دیده بهطور کامل برداشته و به جای آن یک دیسک مصنوعی از جنس فلز و مواد پلیمری سازگار با بدن قرار داده میشود.
این دیسک مصنوعی عملکردی مشابه دیسک طبیعی دارد و اجازه میدهد ستون فقرات به صورت طبیعی خم و راست شود بدون اینکه روی عصبها فشار وارد شود. جایگزینی دیسک معمولا برای بیماران جوانتر و فعالتر که تنها یک دیسک دچار تخریب یا فتق شده و سایر سطوح ستون فقرات سالم هستند، گزینهای مناسب محسوب میشود.
مزایای جایگزینی دیسک مصنوعی
- حفظ حرکت طبیعی ستون فقرات برخلاف فیوژن
- کاهش احتمال بروز فشار یا تخریب در سطوح مجاور
- کاهش درد و بازگشت سریعتر به فعالیتهای روزمره
- عدم نیاز به بیحرکتی طولانی یا جوش خوردن مهرهها
رضایت بیمار دکتر بهروز گیوه چیان از جراحی دیسک کمر:
مراقبتهای بعد از جراحی دیسک کمر
دوره نقاهت پس از جراحی دیسک کمر معمولا کوتاه است و بیشتر بیماران طی چند ساعت تا یک روز بعد از عمل قادر به راه رفتن هستند. در هفتههای اول باید از نشستن طولانی مدت، خم شدن یا چرخش ناگهانی بدن پرهیز کرد. فیزیوتراپی از هفته دوم یا سوم آغاز میشود تا عضلات پشتی و شکمی تقویت و ستون فقرات پایدارتر شود.
بازگشت به فعالیتهای سبک معمولاً پس از ۲ تا ۴ هفته و به کارهای سنگین حدود ۶ تا ۸ هفته بعد از عمل امکانپذیر است. رعایت وضعیت صحیح بدن هنگام نشستن و خوابیدن، استفاده از صندلی مناسب و خوابیدن به پهلو با بالش بین زانوها به ترمیم بهتر کمک میکند. همچنین کنترل وزن، تغذیه سالم و پیادهروی آرام نقش مهمی در پیشگیری از عود مجدد دیسک دارد. پیروی دقیق از توصیههای پزشک، کلید بازگشت سریع و ایمن به زندگی عادی است.
❓ سوالات متداول درباره جراحی دیسک کمر
وقتی درد سیاتیکی یا کمردرد شدید با درمانهای دارویی و فیزیوتراپی بهبود پیدا نکند، یا ضعف پیشرونده در پا و بیاختیاری ادرار و مدفوع ایجاد شود، جراحی ضرورت دارد.
خیر. بیشتر بیماران با درمانهای غیرجراحی بهبود مییابند. جراحی فقط زمانی انجام میشود که فشار بر عصب زیاد یا علائم عصبی پیشرفته باشد.
بیشتر بیماران طی ۲ تا ۴ هفته به فعالیتهای سبک و پس از ۶ تا ۸ هفته به کارهای سنگین بازمیگردند. البته این مدت بسته به نوع جراحی و وضعیت بدن متفاوت است.
امروزه با روشهای نوین مانند میکرودیسککتومی و اندوسکوپیک دیسککتومی، خطر جراحی بسیار کم و میزان موفقیت بالای ۹۰ درصد است؛ بهشرطی که توسط جراح متخصص ستون فقرات انجام شود.
در درصد کمی از بیماران ممکن است عود رخ دهد، اما با رعایت وضعیت بدنی صحیح، انجام فیزیوتراپی، و کنترل وزن میتوان احتمال آن را به حداقل رساند.
جراحی دیسک کمر؛ آخرین راه نجات از درد
جراحی دیسک کمر یک روش موثر و علمی برای بیمارانی است که به درمانهای دیگر پاسخ ندادهاند یا با علائم عصبی شدید روبهرو هستند. تشخیص به موقع، انتخاب روش مناسب و بازتوانی صحیح پس از عمل نقش تعیین کنندهای در موفقیت جراحی دارند. همیشه قبل از تصمیم به جراحی، با جراح ستون فقرات مشورت کنید تا بهترین گزینه درمانی برای شما انتخاب شود.